『難民と医療不信が大発生 オプジーボの光と影②』
そこに付けこむ様々な科学的根拠のはっきりしない様々な治療やら民間療法などが跋扈し、高額な費用を支払って結局は悲しい結果に終わった話は枚挙に暇がない。
そこで我々も何とか科学的根拠に基づいた第4の治療法がないかと必死に求め続けているが、ここにきて、従来の採用機序とは全く異なる治療法が発見され、著効も認められている。
ところが大きな問題が起こった。それはこの薬の薬価が極め付きの高額であることだ。多くの人に適用されればされるほど保険財政は逼迫し、破綻する。
この問題はこの薬に象徴的に表れた問題で、医療すべてに亘って起こっている問題だ。財政審なども「コストパフォーマンス」などを持ち出し、医療費抑え込みに躍起になっている。
治ることが分かっていても薬を使わないとか治療をしないというような社会にするか、誰でも良質な医療が受けられる社会にするか。
このことは保育、教育、老後介護等すべてに関わる問題で、私たちは正にこのような対立軸で政治を選択しなければならないだろうし、その時期がきたのではなかろうか。
今回は前回に引き続き、この画期的な治療法についての解説と、実際の投与に際しての様々な壁について「ロハスメディカル」2016年6月号から同誌のご許可を得て転載させていただいた。
いつもながらのご厚意に感謝いたします。
我が国の国民皆保険制度は、普及した医療行為の中で最善のものを誰にでも保証することによって、世界から羨まれてきました。しかしオプジーボ(ニボルマブ)の登場によって、その前提を足元から揺さぶられています。標準治療を最善と確信できない患者や、希望してもオプジーボ投与を受けられない患者が「難民」と化して、皆保険の網から漏れ始めているのです。
オプジーボでは、その投与時にがんに対してメインで攻撃を加えるのは、リンパ球のキラーT細胞だ、と説明されています(コラム①参照)。
と、いきなり大問題に気づきます。非小細胞肺がんの診療ガイドラインでは、オプジーボを試す前に1次治療として白金併用療法を行うことが定められています。そこで用いられる殺細胞系の抗がん剤は、副作用として免疫抑制を起こします。簡単に言うと、リンパ球を含む血液系の細胞が大量に死んでしまうのです。
そのように免疫細胞を殺してから、オプジーボによって免疫のブレーキを外すというのは、何かおかしくないでしょうか? 腫瘍がブレーキ系の免疫細胞を周囲に呼び集めているので、いったんリセットした方が免疫は働きやすいのだという説もありますが、白金併用療法がそのような免疫のサポートを目的に行われるのでないことだけは確かです。免疫が健全な薬物治療の最初からオプジーボを使えば、もっと効くかもしれないし、薬の量が少なくて済む可能性もあります。効くか効かないかの判定が速やかにできるようになるかもしれません。
これは、ちょっと理論をかじった人なら誰もが抱く疑問だと思いますが、現在の医療では「じゃあ最初から使ってみようか」とは、なりません。
というのも、治療の方針を、人間の浅知恵に過ぎない理論で決めてはならず、厳然たる事実のヒト対象臨床試験の結果(エビデンス)に従う他ないというのが、世界の医学界のコンセンサスになっているからです。薬物治療の最初からというのが認められるためには、現在の標準治療と比較する臨床試験を行って、少なくとも劣らないという結果が出なければなりません。
そしてその臨床試験も、いきなり始めることはできず、それに参加したために現在の標準治療を受けられないことが非倫理的とならないよう、同等以上の成績を望める場合だけ行うことができます。
このため、2次治療のドセタキセルに挑戦するという形でしか、最初の治験は行えなかったわけです。
そして2次治療でオプジーボを使った場合に「効いた」(ここにも問題はあるので次回述べます)割合は2割で、1次治療の白金併用療法が4~5割に「効く」と分かっている現段階では、順番を引っくり返した方が良いだろうと根拠付けるデータはないことになります。
他の治療では、医師が裁量でガイドラインの順番を引っくり返すということがないわけでもありませんが、オプジーボに関しては薬価が高額過ぎるため、ほぼ不可能と考えられます。もしガイドラインと違う使い方を理由に保険者から支払いを拒否された場合(保険者の側は、拒否したくて仕方ないはずです)、その費用は病院の自腹になってしまうためです。倒産してしまうかもしれません。
ドセタキセルを上回ることが確定した現在、ようやく1次治療として使ったらどうかという臨床試験も行われるようになっています。その結果が出てくれば使い方が大きく変わる可能性はあるものの、当面は理論と使われ方の間に矛盾を抱えた状態が続きます。
(コラム①)
オプジーボが「効く」仕組み
免疫の根源的な働きは、「非自己を認識し排除する」と定義されます。
外来病原体のように明らかな「非自己」を大雑把に認識して即応する自然免疫と、「非自己」を分解した自然免疫に細かな目印(抗原と言います)を教えてもらい(抗原提示と言います)、その抗原を出している相手に対して継続的に攻撃を仕掛ける獲得免疫とに大別できます。獲得免疫は、一度攻撃に至った抗原を持つものが再度体内に侵入すると、今度は自然免疫の助けなしにすぐ活性化して攻撃を始めます。
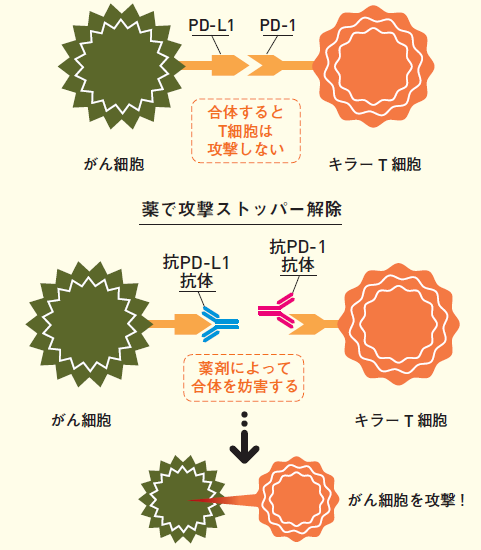
「非自己」の抗原を出しているがん細胞に対して、その抗原を認識できるT細胞が近くにいて活性化していると、攻撃を加えようとします。この際、キラーT細胞が表面に出しているPD-1という受容体に、がん細胞のPD-L1という物質がくっつくと攻撃が止まります。
こんな仕組みが備わっているのは、獲得免疫の潜在的攻撃力が極めて強く、もしも自分の正常組織を「非自己」と認識し攻撃してしまうと自己免疫疾患となるため、自己免疫疾患を簡単に起こさないよう進化してきたためと考えられています。私たちの獲得免疫では、攻撃が成立し継続するようになるまでの間に何重もの安全装置が付いています。この安全装置の一つが「免疫チェックポイント」で、そのまた一つがPD-1とPD-L1の組み合わせです。
オプジーボは、抗PD-1抗体です。がん細胞がキラーT細胞のPD-1にPD-L1をくっつけるより早く塞いでしまい、その結果、キラーT細胞の攻撃が発動すると考えられています。昨年12月には、やはり抗PD-1抗体のペムブロリズマブ(商品名・キートルーダ)という別の薬も承認申請されています。
免疫チェックポイントは他にも多数知られており、その一つCTLA-4に作用するイピリムマブ(商品名・ヤーボイ)という薬も昨年7月、悪性黒色腫に対して承認されています。
対象となる患者が全員、少しずつしか変化できない医療界の論理に納得すればよいのですが、実際にはそうでありません。近藤誠医師の理論などを支柱に、殺細胞系の抗がん剤治療は絶対やりたくないという人が一定数存在します。このため、この問題は極めて深刻な影響を生みます。
現段階で患者は、オプジーボを使いたければ白金併用療法を受ける必要があり、それを拒否するとオプジーボを使えないのです。
先ほども説明したように、免疫抑制を起こす殺細胞系の薬物療法を行った後にオプジーボで免疫のプレーキを外すというのは、免疫のことだけ考えれば明らかに変です。
それに加えて、白金併用療法自体、半分以上の患者にとっては効果がないという問題もあります。その人たちは白金併用療法で体力を奪われ、また効果と関係なく免疫細胞は確実に死にますので、次の治療が可能になるまでの時間も奪われます。ガイドライン通りに、白金併用療法をやってからオプジーボでいいじゃないと言えるのは、必ずオプジーボを投与できるという保証がある場合だけで、そんな保証はどこにもありません。オプジーボを投与させないため時間稼ぎしている、と邪推されても反論できないのです。
こんなことから、標準治療を勧める主治医の説明に納得がいかない患者の一定数は、「オプジーボ難民」と化して、自由診療のクリニックに今現在も殺到しています。海外から輸入したオプジーボ(後述するように国内でメーカーから購入できる医療機関には施設基準があります)を少量、旧来の免疫療法と併用してくれるような医療機関です。
そのような自由診療のクリニックで提供されるがん治療は、これまでなら標準治療より成績で劣ることが確実だったため、標準治療ですることがなくなったとか標準治療に加えて何かしたいという場合の受け皿であり、標準治療やその実施医療機関に直接的な脅威を与えることはありませんでした。しかし、抗がん剤で免疫抑制が起きる前にオプジーボを使い、他の免疫療法とも組み合わせるというのは理屈から言うと正しい可能性があるので、その量が適切かどうかはともかくとして、標準治療より成績で劣るとは断言できないものがあります。
自由診療のクリニックは、データをきちんと収集・保管・発表しないことが多く、受けた患者全体の本当の成績がどうなのかは恐らく最後まで分からないことでしょう。しかし、生存・生還を果たす患者は一定数出てくると思われます。
近藤誠医師に依然として強い支持があること、HPVワクチンの問題が膠着状態に陥っていることなど見ても分かるように、医療界は、自分たちが思っているほどには社会から信用されていません。この下地がある中で、自由診療での「生還者」たちが「体験談」を出版したりしたら、一体どうなるでしょうか。「オプジーボの投与を遅らせるため無駄な抗がん剤を受けさせられた」と邪推しかねない患者の割合が半分以上なのですから、標準医療に対して今以上に社会の不信が高まることは間違いありません。このマグマが溜まった危険な状態に気づいていないのは、業界の中の人たちだけです。
全身状態の壁しかも「オプジーボ難民」は、抗がん剤拒否の人たちだけから生まれるわけではありません。ガイドライン通りに治療を受けてきたのだけれど、オプジーボの投与を病院に断られる、という人たちも発生すると見込まれます。
これは治験が、主にPS0や1(表1)の全身状態の良い患者を対象に行われており、病状が進んだ状態の悪い患者に使うとどうなるか現時点ではデータがないため、学会は「推奨しない」との立場をとっているからです。最終的には現場の医師の判断に任されていますが、業界には「イレッサのトラウマ(コラム②参照)」が強く残っており、とにかく慎重を期して無理しないという方針が徹底されています。

(コラム②)
イレッサのトラウマ
イレッサ(一般名・ゲフィチニブ)は2002年7月、切除不能または再発の非小細胞肺がんに対する分子標的薬として、世界に先駆けて承認されました。
当初、副作用がほとんどない「夢の薬」というマスコミ報道があり、しかも服用が容易な内服薬であったことなどから、抗がん剤の専門医でない一般開業医や歯科医までもが盛んに処方するようになり、結果として副作用の間質性肺炎による死者が相次いで問題になりました。最終的には原告敗訴になったものの、2004年には患者の遺族計15人が、危険性の周知が不充分だったなどとして国と製薬メーカーを相手に大阪地方裁判所と東京地方裁判所に訴えを起こしました。
その後の研究の進展で、イレッサはある種の受容体遺伝子(EFGR)に変異がある場合はよく効くので副作用のリスクを考えても使うことのメリットが大きいと分かり、現在では、その変異がある人に対しては薬物療法の第一選択になっています(前回記事に掲載した薬物療法のフロー参照)。
しかし、マスコミが手の平を返すように副作用のことばかりを報じるようになった結果、薬に対する負のイメージが先行し、本来であれば効いた可能性の高い患者まで拒否するという事例が全国で続出しました。
オプジーボでは、その反省から、「効く」ということに対する発表は抑制的に、「副作用」に関する発表は強調して行われており、しかも施設と医師の基準が設けられ、全例の経過をメーカーが把握することになりました。
自由診療のクリニックは、この制約によって国内ではメーカーから売ってもらえないため、海外で売られているオプジーボを並行輸入して使っています。
投与することのできる施設と医師の基準(表2)も決まっています。最初から基準を満たす環境で治療を受けている場合は、主治医との信頼関係の中で、全身状態は悪くとも、「ダメ元」で使ってみるという願いが聞き届けられるかもしれません(ダメ元で試すことが許容されるような薬価か、という議論は棚上げします)。

しかし対象以外の施設で治療を受けていて、万策尽きたので、基準を満たす施設へ転院してオプジーボを受けたいと希望しても、恐らく願いは叶えられません。PSが悪くなり過ぎている可能性は高く、そのような学会が推奨しない人を引き受けてオプジーボを投与する医療機関や医師は存在しないと考えられるからです。こちらも保険者から支払いを拒否される可能性がありますし、それより何より、そのような患者で有害事象が発生したら、イレッサの時と同様に訴訟を起こされる可能性があります。
転院や投与を断られた患者や家族が、そこまでの事情を分かる可能性は低いと思われます。「見捨てられた」という話だけが独り歩きすることでしょう。また、事情を知っていたらオプジーボ投与可能な医療機関で1次治療から受けたのに、という恨みを抱く人もいることでしょう。そして、その何割かは、「オプジーボ難民」となって自由診療クリニックを頼るのでしょう。
パンドラの箱開いた希望する患者全員に希望通りオプジーボを投与せよ、などと主張するつもりは毛頭ありません。そんなことをしたら、どれほどの有害事象が発生するか分かったものではありませんし、現在の薬価と用法用量のままなら健康保険財政も破綻します。
しかし一方で、投与を希望する多くの患者を納得させられず「難民」化させる現在の対応を正しいと言うこともできません。社会が医療従事者や医療機関を信頼しなくなり、我が国の医療と国民皆保険制度を危機へ追いやるのは明らかだからです。
医療従事者や医療機関は、目の前の患者を支えるため全力を尽くすことが職業倫理に適い、それでこそ社会からの信頼も得られます。自らの良心に恥じず最善を尽くしてもなお患者が納得しないというならともかく、自らも疑問を感じながらルールに縛られて「難民」を生んでしまっているのだとしたら本末転倒、医療不信のタネを自ら撒いているようなものです。
健保財政やルールの番人として患者や社会と対峙するのは、本来は厚生労働省や保険者の役割です。薬価見直しの音頭取りも彼らがしなければなりません。それなのに現在、オプジーボ使用を抑制する防波堤役は現場の医療従事者に押し付けられ、それを不思議に思う人もあまりいないようです。厚労省や保険者が本来の役割から逃げている間に、標準治療を行っている真っ当な医師や医療機関が患者や家族から恨まれるのです。
そして、もしも「難民」たちが頼った自由診療クリニックから標準治療と遜色ない成績が出てきた場合、大変なことになります。
というのも、自由診療クリニックで行われている治療は、自己負担額そのものは高額ながら、費用総額を見れば、オプジーボの投与量が少ない分、ガイドラインと添付文書通りの治療を受けるより、はるかに安いからです。医療界に対する社会の不信は爆発し、取り返しのつかないことになるでしょう。
患者が希望する場合は1次治療でもオプジーボを使えるようにすれば、「難民」はかなり減り、リスクも軽くなります。ただし、そうした場合の保険者からの支払い拒否を防ぐには、薬価を何分の1かに下げておくことが不可欠でしょう。もし薬価引き下げに時間がかかるのだとすると、「難民」発生は避けられず、自由診療クリニックがやっているような治療法の効果も検証して理論武装しておかないと、好き放題を言われかねません。
ところが、その効果検証のために臨床試験を行うのは、現在の枠組みを前提にする限り、ほぼ不可能です。
というのも、自由診療クリニックでやっている治療法は、少量のオプジーボと他の免疫療法の組み合わせです。
オプジーボの量に関しては、既に相当の検討が行われています。量が少なければ効果は落ちると考えられます。また、既存の免疫療法が単独で大した効果を出せないこともハッキリしています。現時点での知見を前提にする限り、組み合わせたところで、標準治療と比較するような臨床試験実施は「非倫理的」となります。医療は金になるという考え方をする弁護士が増えている状況もあり、もし有害事象が発生したら後で訴訟を起こされる危険があります。
自由診療クリニックが、このように中途半端な治療法を採用しているのは、オプジーボを添付文書通りの用量で使ったら高額過ぎて負担できる患者はほとんどいないからと考えられます。訴訟になるリスクが他人事ながら心配ではありますが、高過ぎる薬価は、このように検証不能な鬼っ子を産み出すことにも、つながっています。
たとえ医療倫理の問題を乗り越えたとしても、試験費用の問題が立ちはだかります。
オプジーボの薬価がとてつもなく高いため、メーカーが協力しなければ、試験実施の費用も巨額になります。しかしメーカーには、有害事象の確率が高そうな試験や売上を減らす方向の試験に協力するメリットがありません。個人的には正しいかもしれないと思ったとしても、売上を減らす方向の試験にお金を使ったら、株主代表訴訟を起こされてしまう可能性があります。
つまり、効果検証して理論武装しておくことすら不可能に近いのです。あとは自由診療クリニックを頼って生還した患者が社会に広く認知されないことを祈る他ありません。
要するに医療界は今、自由診療クリニックを頼った「難民」たちが多数生還しないことを祈るしかない、という自分たちの良心の底を覗き見るような悪夢の状況に追い込まれているのです。

