『子宮頸がんについて』
藤原 久也
そこで今回は中国労災病院産婦人科部長の藤原 久也先生に、比較的若年層で増加傾向にある子宮頸がんについてご寄稿いただきました。
1.子宮頸がんの特徴
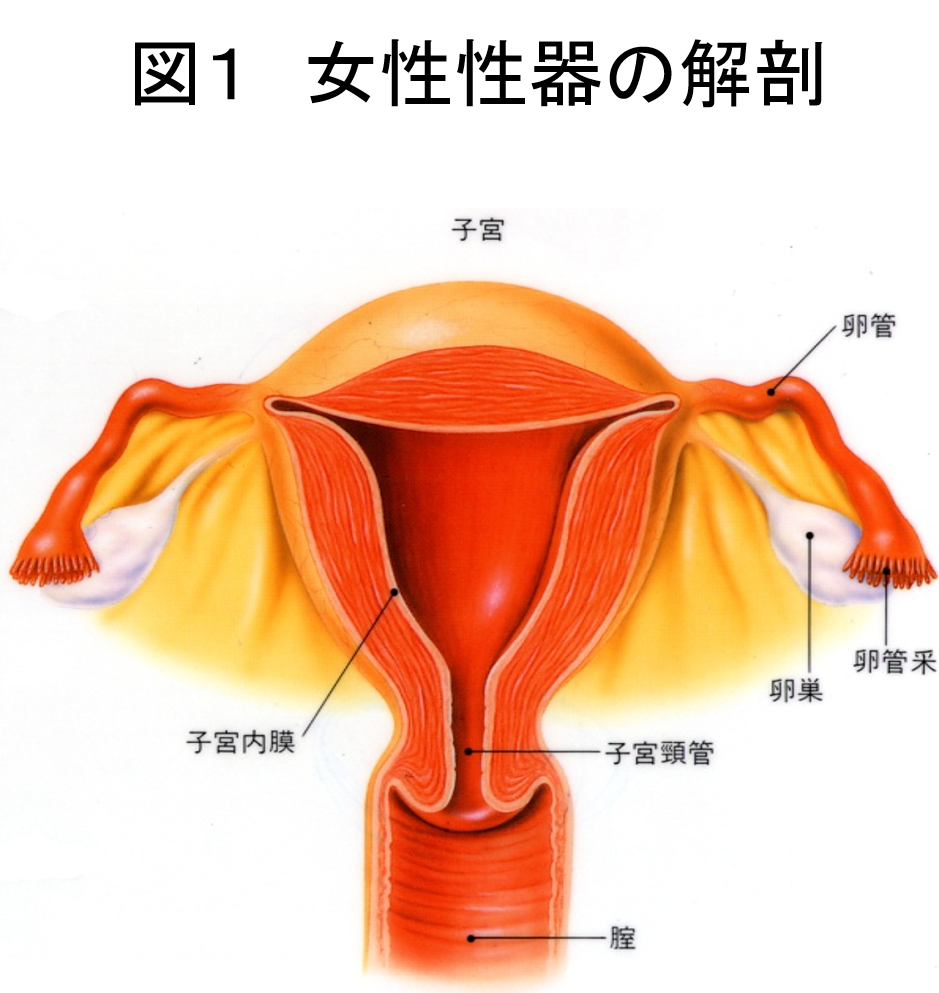
子宮がんには、子宮の入り口付近(頸部)から発生する子宮頸がんと子宮の奥(体部)にできる子宮体がんがある(図1)。 発生する場所の違いのみでなく、原因や特徴も異なる別の病気である。 子宮頸がんは20から40歳代の若い女性に多く、ヒトパピローマウイルス(HPV)感染の関連性が高い。 子宮体がんは、50歳代以上の中高年に多く、肥満・高血圧・糖尿病・不妊・未産婦・エストロゲンに関連している。
世界的には依然として子宮頸がんにより年間27万人以上が死亡し、女性のがんで第2位の死亡数である。 日本では、年間約1万人が罹患し、死亡数は約2900人でこの内44歳以下が約400人である。 患者数と死亡数はともに増加傾向にあり、特に20歳から40歳代前半の若い人が多く罹患する傾向にある。 子宮頸がんの死亡率は、1995年から2005年の10年間に3.4%、2005年から2015年で9.6%上昇した。 若い働き盛りや子育て世代の女性が子宮頸がんに罹患し、妊孕性や生命が失われている現状である。
2.子宮頸がんの発生
子宮頸がんの発生の、多くにヒトパピローマウイルス感染の関与が明らかになってきた。
1)ヒトパピローマウイルス(HPV)
HPVはDNAウイルスで、100種類以上の型がある。 このうち、子宮頸がんの発生に関連ある高リスク型は15種類(16、18、31,33,35、45、52、58型など)と尖型コンジローマなどの疣贅や良性腫瘍の原因となる低リスク型(6、11型)に分類される。
ドイツのHarald zur Hausen(1936~)は1983年に子宮頸がん組織からHPV16型を分離し、1984年には18型を分離した。 その後の研究から子宮頸がんの発生にHPV感染が関連していることを証明した。 このことは、後のワクチン開発につながり、子宮頸がんの予防に貢献したことにより2008年にノーベル医学・生理賞を受賞した(図2)。

2)HPV感染と子宮頸がんの発生機序
HPV感染から子宮頸がんの発生までの過程は、よく研究されている。HPVはありふれたウイルスで、性器や口などを介して男女ともに感染する。 感染しても、無症状のことが多い。 また、感染は一過性に終わり病気を発症しないことが大半である。 しかし、感染が持続的に長く続くと、正常から逸脱し前がん状態である1.軽度異形成、2.中等度異形成、3.高度異形成・上皮内癌を経て子宮頸がんが発生する。
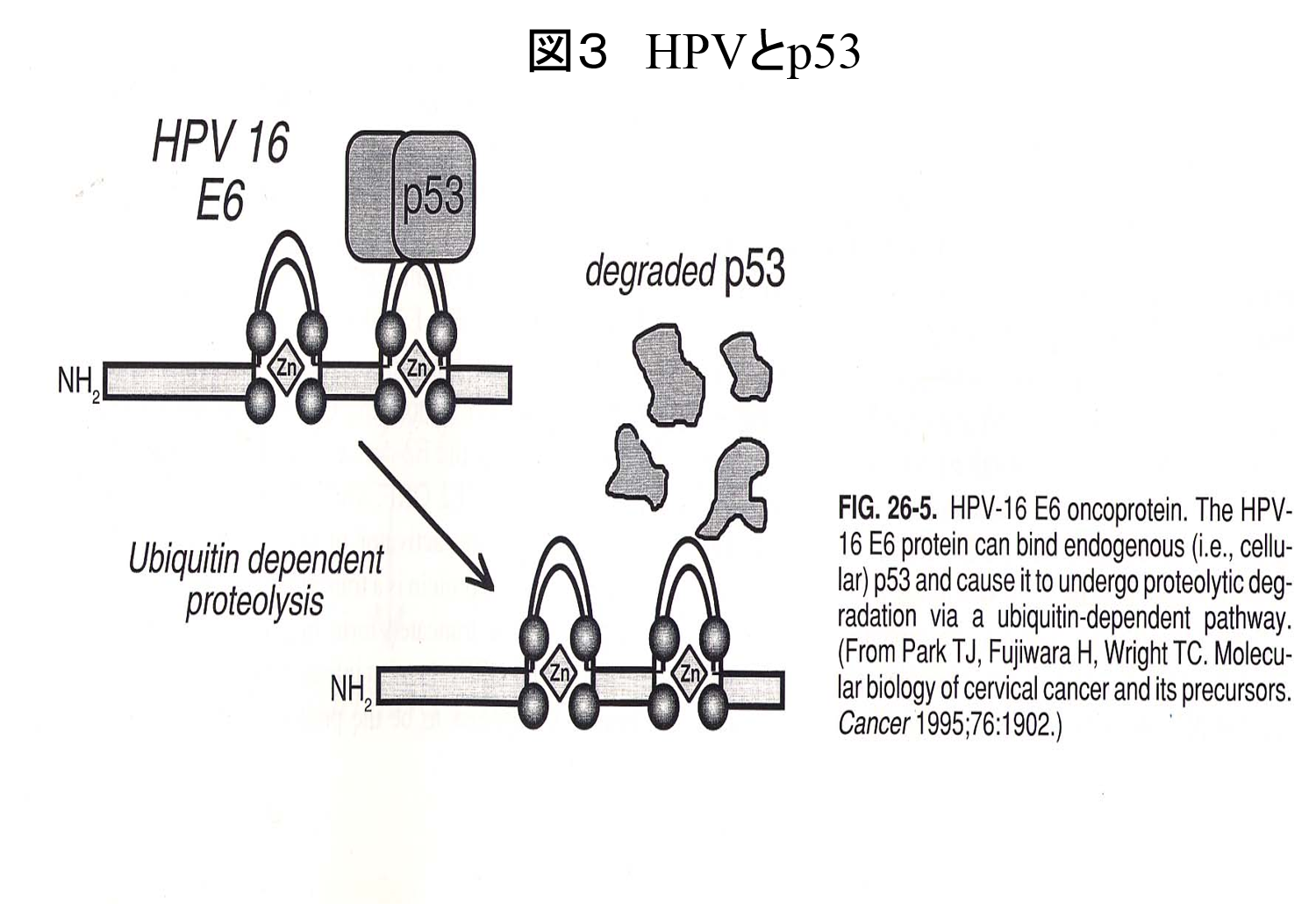
高リスク型のHPVウイルスが子宮頸部粘膜の基底細胞(一番深いところ)に感染するとHPVは細胞内に留まるが、約90%の人は2年以内に自然排出し自然消褪し正常化する。 一方、感染が持続するとHPVのDNAの一部が子宮頸部の細胞のDNAに組み込まれる(インテグレーション)と、 HPV由来のたんぱく質が生産され頸部細胞のがん抑制たんぱく質や遺伝子を不活化させることが一因となり、浸潤がんへと進展していく。
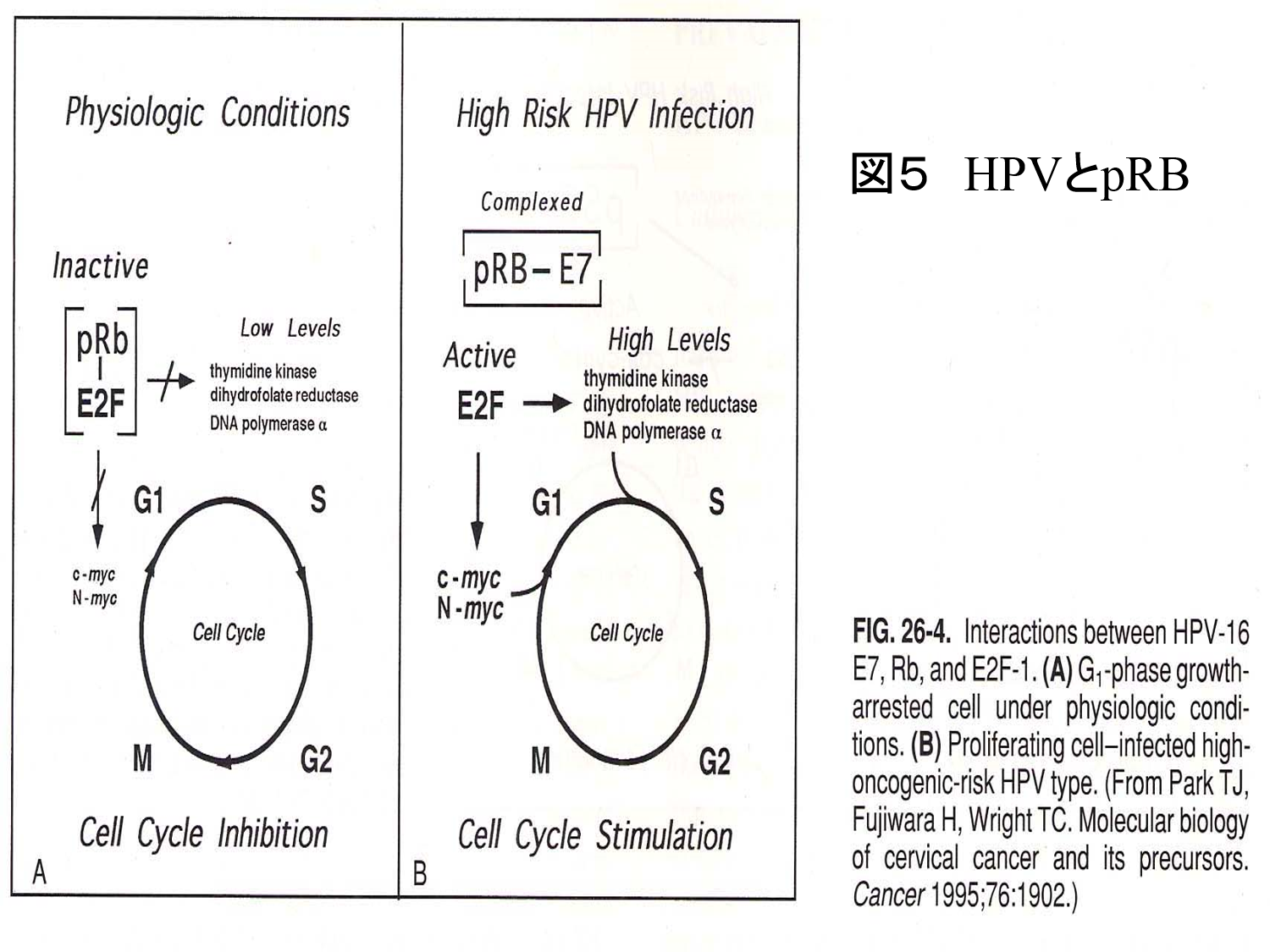
がんの発生を抑制するp53蛋白に、HPV16型のE6領域が結合することによりp53蛋白を分解する(図3)。 そして、細胞のDNA合成が開始しその結果細胞が増殖していく(図4)。 また、細胞周期の調節に関与しているRb遺伝子は、E2Fに結合し細胞回転を抑制している。 そこに、HPV16型のE7領域がRb遺伝子に結合することにより、E2Fが活性化し細胞増殖が始まる(図5)。

3)HPVワクチン
現在日本で承認されているHPVワクチンは2種類ある。 効果のあるHPVの型により2価(16、18型)と4価(6、11、16、18型)で、3回筋肉注射する。 頸がんの60-70%が予防される。海外では9価ワクチン(6、11、16、18、31、33、45、52、58型)の2回接種が、WHO(世界保健機関)によりその安全性と有効性が認められ、米国などで認可されている。 90%以上の頸がんの予防が見込まれている。
4)予防
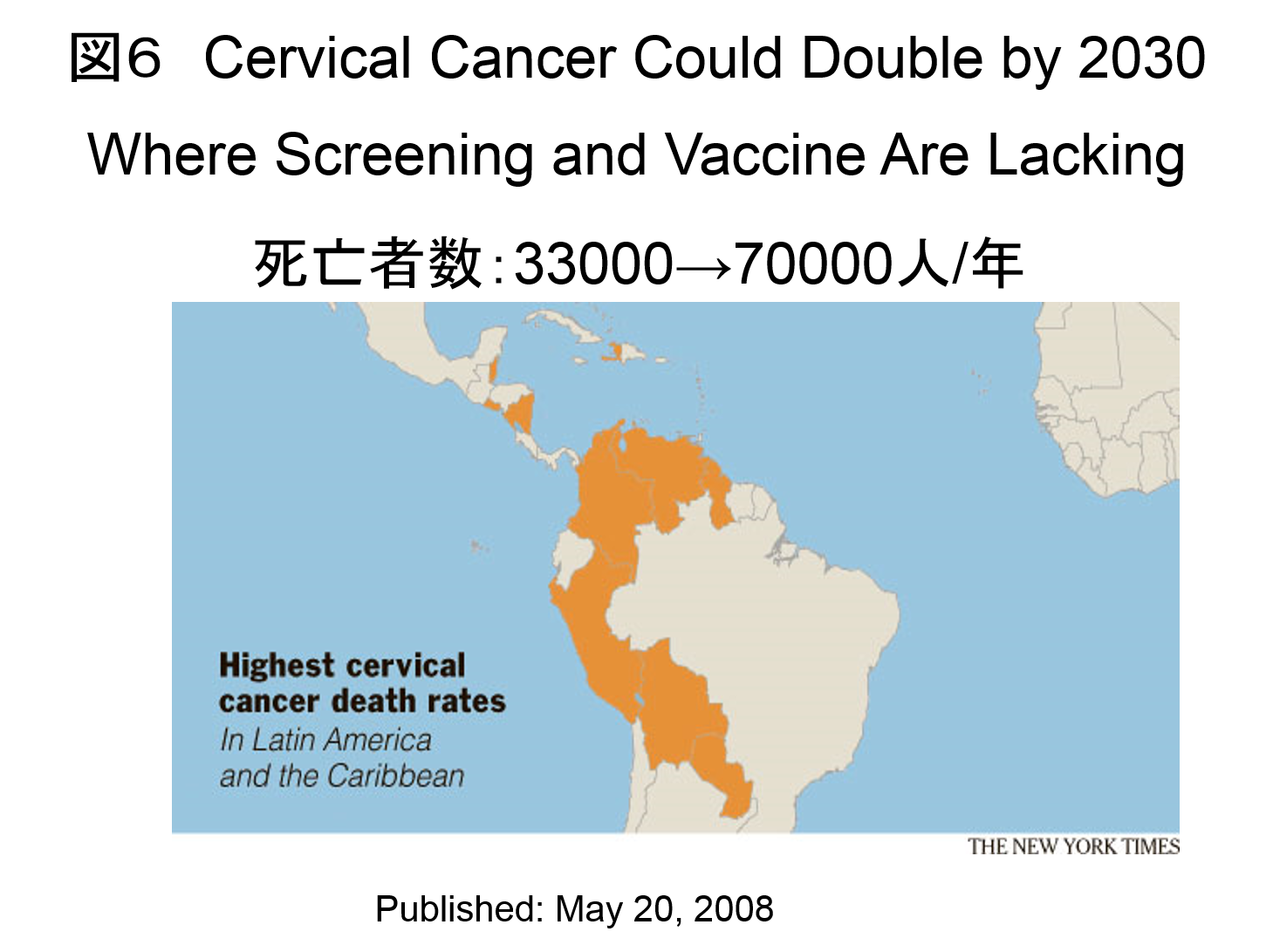
子宮頸がんの予防には、HPVワクチンによるHPV感染の遮断による一次予防と検診(細胞診・HPV DNA検査)による二次予防を行うことが有効である。 2008年5月20日のニューヨークタイムスの記事で、検診やワクチン接種が行われない場合、 子宮頸がんの死亡数が多いラテンアメリカやカリブ海の地域では2030年までの20年間に年間の死亡数が3300人から7000人と2倍になると警鐘を鳴らしている(図6)。
5)HPV関連がん
HPV感染は、子宮頸がん以外にも、外陰がん、膣がん、肛門がん、中咽頭がん、陰茎がんの発生原因となっていることが明らかになった。 HPVワクチンの接種によりHPV感染を予防し、癌の発生を抑制することが期待される。
3.治療法
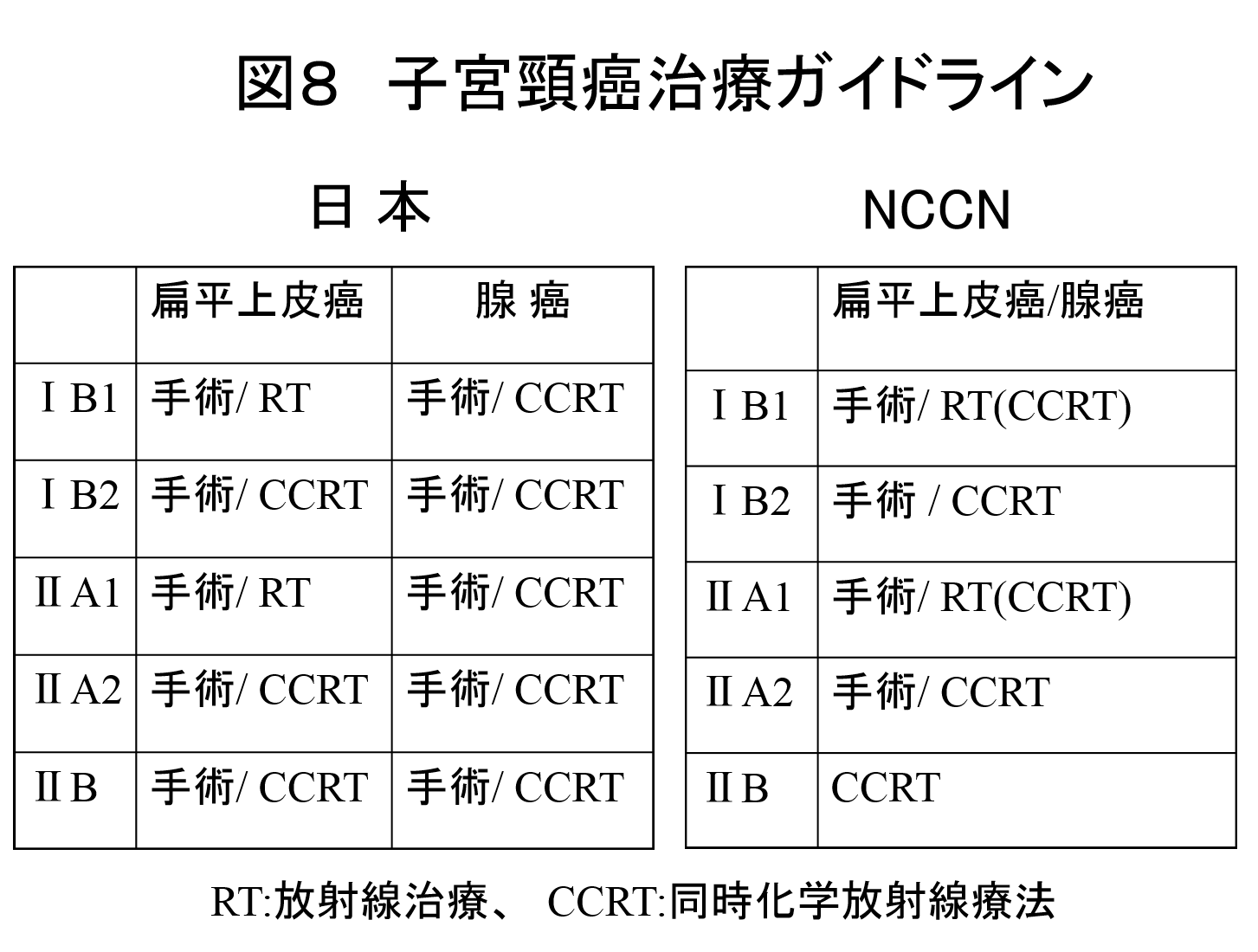
子宮頸癌の治療は、手術療法、放射線治療と化学療法が単独あるいは組み合わせて行われる(図7)。 子宮頸癌治療ガイドラインに沿い行われるが、日本と米国NCCNのガイドラインには、進行期ⅠBからⅡB期の推奨治療法に差がみられる。 日本では、扁平上皮癌では手術あるいは放射線療法を、腺癌では手術を推奨している。 米国NCCNでは組織型による治療法の区別はない。ⅡB期では手術療法の提示はなく、放射線療法のみを推奨している(図8)。 ⅡB期を対象にした手術と放射線療法の比較試験はないため、人種差による体型や有害反応の発現、照射方法、量や期間の相違を考慮し、慎重に治療法を選択する必要がある。 また、「子宮頸がん治療後のQOLに関する全国調査—放射線療法群と手術療法群の比較—」や、「子宮頸がんに対する広汎子宮全摘術後の合併症・後遺症に関する調査研究」が行われており、 その結果が手術療法か放射線療法かを選択する根拠となることが期待される。

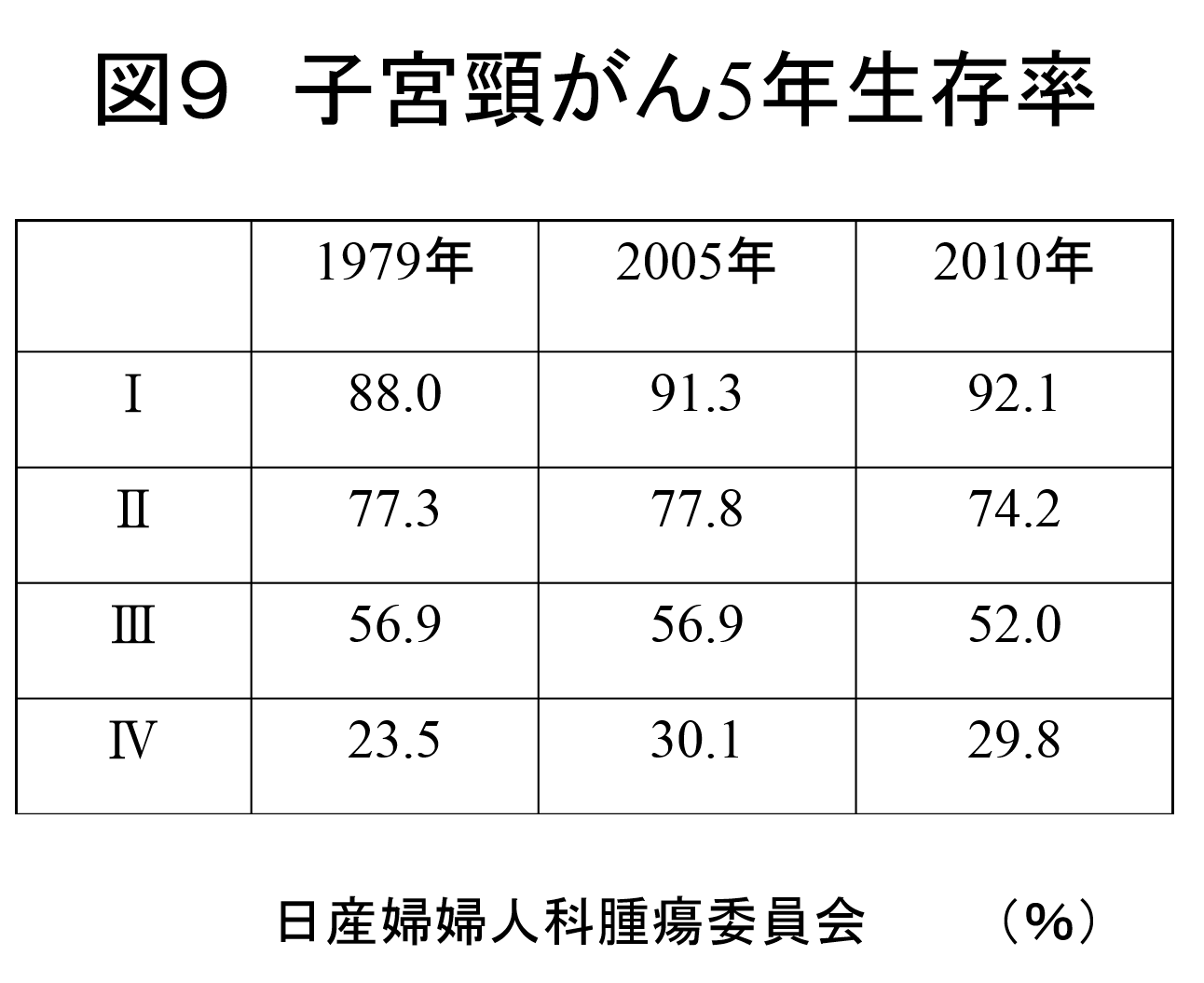
4.予後
日本産科婦人科学会婦人科腫瘍委員会の報告による、治療開始年別の進行期別子宮頸癌の5年生存率を図9に示した。 様々な治療法の工夫がされているにも関わらず、この30年間改善がみられていない現状である。
5.まとめ
HPVワクチンが実用化したため、将来的には子宮頸がんの発生数の減少が世界的には期待されている。 日本の現状では、HPVワクチンの普及と検診の受診率が低いことが大きな課題である。
現職:独立行政法人労働者健康安全機構中国労災病院産婦人科部長
1986年広島大学医学部医学科卒業
1990年広島大学大学院医学研究科卒業、医学博士
1994年アメリカ合衆国ニューヨーク市コロンビア大学留学
2006年広島大学大学院医歯薬学総合研究科産科婦人科学講師、助教授
2007年広島大学大学院医歯薬学総合研究科産科婦人科学准教授
2012年独立行政法人労働者健康安全機構中国労災病院産婦人科部長

