『がん患者が脳卒中を発症したら:Stroke Oncology(注1)の取り組み』
教授 平野 照之
問題はがん治療医が脳卒中について脳卒中の専門家と同じ認識を持っていないことが多いことです。
このような問題についてNHK「きょうの健康」でも取り上げられ、解説された杏林大学平野照之先生にお願いし、ご多用の中ご寄稿いただくことができました。 がん患者にとって重要な情報をご提供いただきました平野先生に、心から御礼申し上げます。
がん患者さんが亡くなる原因として、がんそのものに次いで多いのは脳卒中を含む血栓塞栓症です。 このことはあまり知られていませんが、がん患者さんは脳卒中を発症しやすいのです。 その原因は大きく分けて2つあります。
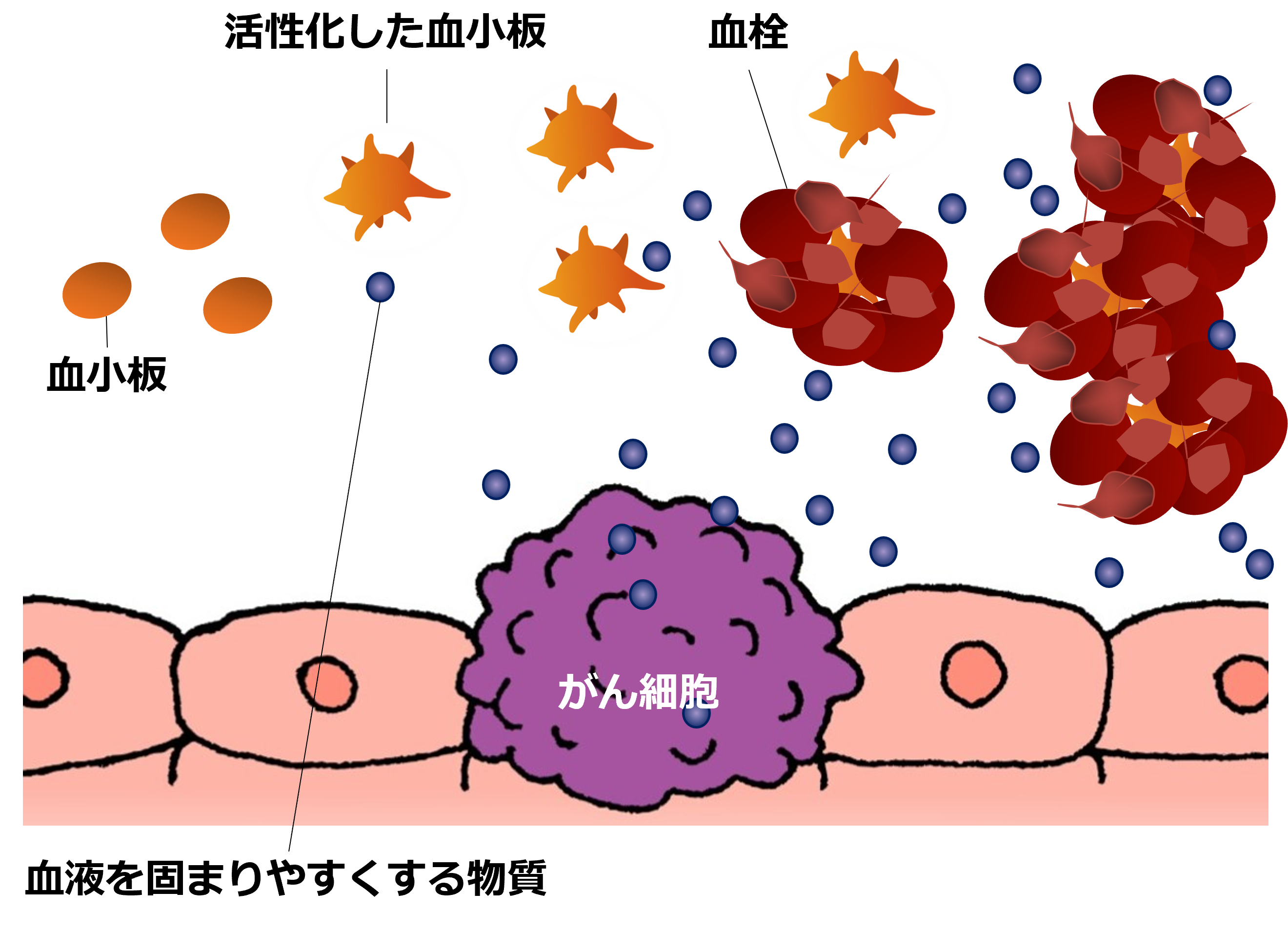
1つはトルソー症候群です(図)。 これはがん細胞から放出される物質の影響で血液が固まりやすくなり、できた血栓が脳の血管を閉塞させてしまうものです。 トルソーとは、これを発見したフランスの医師の名前に由来しています。 がん患者さんの血液を調べてみると、約半数に血栓ができやすい状態(Dダイマー高値)、すなわちトルソー症候群の状態を確認できたという報告もあります。 とくに気をつけないといけないのは、肺がん(なかでも肺腺がん)、胃がん、大腸がん、乳がんや子宮頸がんの患者さんです。 若い女性が脳梗塞を発症することは少ないので、そのような患者さんが来院されると、私たち脳卒中専門医は乳がんや子宮がんが隠れているのではないかと疑って検査を行います。
もう1つは、がんの治療に起因するものです。 抗がん剤などがんの治療薬は、重要な薬ですが、がん細胞だけでなく正常な細胞にも影響を与えるため、時に重い副作用が現れます。 アントラサイクリン系薬剤(ドキソルビシンなど)、微小管阻害薬(パクリタキセルなど)、HER2阻害薬(トラスツマブなど)、 免疫チェックポイント阻害薬(ニボルマブなど)といったがんの治療効果の高い薬剤は、血管を傷つけて血栓をつくったり、心臓に負担をかけて心房細動という怖い不整脈を引き起こしたりします。 心房細動は心原性脳塞栓症という重症の脳卒中を起こす代表的な心疾患です。 また、がんに対して行われる放射線治療は、放射線をあてる場所によって影響が出る場合があります。 咽頭がん、甲状腺がんなどでは、首に近いところにあるがん細胞を標的にするので、どうしても頸動脈を傷つけてしまいます。 その結果、治療から数年かけて血管が傷んでいき脳梗塞を起こしてしまうのです。
がん患者さんが脳卒中を合併した場合の問題点がいくつか指摘されています。 医療が高度に専門化した結果、がんと脳卒中の専門家は往々にして互いの最新動向を把握できていません。 そのため、がんと脳卒中を合併すると、がんに対しても脳卒中に対しても積極的な治療が控えられる傾向があります。 両疾患の専門家は、互いの疾患に対して「回復困難」あるいは「余命わずか」というイメージをもっていたからです。
しかし脳梗塞の急性期治療は、とくに血栓回収療法が登場したことで格段に進歩しました。 担がん患者さんであっても、迅速に治療すれば障害がほとんど残らない程度まで回復されることも少なくありません。 これによってperformance status(PS)(注2)を良好な状態にもっていければ、がん治療が再開でき、長期生存の可能性も出てきます。 ところが、がん治療医にこうしたことは十分知られておらず、たとえば夜間に脳卒中症状がみられたとしても、脳卒中治療医への相談が翌朝に持ち越されることもありました。 脳卒中治療は一刻を争うわけですから、がん治療医にも同じ認識を持ってもらうことが必要です。 一方で脳卒中治療医も、ここ10年の抗がん剤治療の発展により、担がん状態にあっても生存期間が伸びていることを十分に認識した上で、脳卒中にどう対処するかを考えるべきです。
がん患者の脳卒中は、がん治療のための入院中に発症する頻度が高いと言われています。 この場合、患者さんの様子がおかしいと思っても、それが脳卒中のせいなのか、がんのせいなのか、がん治療の副作用のせいなのかが、その場で判断できないことも多く、 脳卒中治療医へ連絡するまでに大きな時間ロスを生じがちです。 このため当院では、最初に脳卒中の疑いを持ったスタッフが、直接、脳卒中センターのホットラインに連絡する「FAST-DAN」という仕組みを作っています。 FAST-DANとはFast Activation Stroke code to Triage Discovered Apoplexy iN hospitalというプロジェクト名称と、脳卒中の気づきのためのチェック項目を合わせたものです(表)。 これによって院内発症脳卒中の連絡が格段に早くなり、実際、血栓回収療法によって後遺症なく回復された患者さんを経験できるようになりました。

がん関連脳卒中の再発予防も問題です。 前述のトルソー症候群では凝固能亢進状態、すなわち血栓ができやすい状態にあるわけですから、海外では予防に抗凝固薬の低分子量ヘパリンが用いられます。 しかし、低分子ヘパリンが承認されていないわが国では未分画ヘパリンで対処しているのが現状です。 分子量が大きいため、未分画ヘパリンを注射すると強い痛みを伴います。 より良い再発予防にむけた治療法の開発は、今後の課題となっています。
このほか、脳卒中に対する回復期リハビリテーションとがん化学療法の両立(包括払いのために高額薬剤が使用できない)、 がん患者の脳卒中の発症しやすさを予測する方法(脳卒中発症予防を危険性の高い患者さんに行う)、 がんのbest supportive care(BSC)(注3)期に発症した脳卒中の対応(余命が短い状況でどこまで治療侵襲に耐えられるか)、など、がんと脳卒中の間にはさまざまな課題が存在します。 多岐にわたる領域横断的なコンセンサスの形成の場が必要と考えられ、日本脳卒中学会は2020年にStroke Oncologyプロジェクトチーム(座長:杏林大脳外科 塩川芳昭)を立ち上げています。 がんと脳卒中それぞれの専門家にリハビリテーションの専門家も加わり課題解決に取り組んでいます。 この活動を通じて、がんと脳卒中合併患者さんのQOL向上に力を尽くしていきたいと考えています。
(注1)がんと脳卒中合併に関する多岐にわたる領域横断的なコンセンサスを形成する取り組み
(注2)患者の全身状態を日常生活動作のレベルに応じて0~4の5段階であらわした指標で グレード0:無症状で社会活動ができるからグレード4:身の回りのこともできず、常に介助が必要
(注3)がんに対する積極的治療を行わずに症状緩和の治療のみを行うこと
1988 熊本大卒;同第一内科入局
1991 国立循環器病センターレジデント
1996 豪州メルボルン大学National Stroke Research Institute
1998 熊本労災病院
1999 熊本大学神経内科医員
2002 同助手
2006 同講師
2012 大分大学准教授
2014 現職
受賞歴:日本脳卒中学会草野賞(1995)
学 位:博士(医学)
資格等:日本神経学会 認定専門医,指導医
日本脳卒中学会 専門医
日本内科学会 認定内科医 指導医

